
婦人科

婦人科は、月経の悩みから尿のトラブル、妊娠や不妊に関する相談、子宮、卵巣、乳房の病気や性感染症、更年期障害など、思春期から老年期における女性特有の病気をすべて対象としている診療科です。問診・内診・超音波・子宮がん検診(基本検診)などを通じて、女性がかかりやすい病気の早期発見と治療を行います。女性特有の不調は精神面とも密接に関係していますが、精神的な問題から生じている症状なのかを判断するのは時に難しいこともあります。まずは、婦人科の病気がないことを確認するのが大切です。気持ちの問題と諦めたり、こんなものだと我慢せずに、一度婦人科へ来てみてください。思ったより簡単につらい症状が軽快したり、深刻な病気が潜んでいるのを早く見つけて治療を開始することができるたり、そういったこともあります。
現代の女性の生き方は多様であり、日常は忙しく、ストレスも多く、女性としての健康を維持するのが難しい方も少なくありません。当院では、女性が心身ともに健康な生活を取り戻せるようサポートいたします。生理不順、おりものの悩み、月経前のイライラ、更年期の症状でお困りの方など、どんなことでもお気軽にご相談ください。
こんな痛みや症状でお困りではないですか?
⇒こんな症状がある場合は「カンジダ膣炎」の可能性があります。
⇒こんな症状がある場合は「月経前症候群」の可能性があります。
⇒こんな症状がある場合は「多嚢胞性卵巣症候群」の可能性があります。
⇒こんな症状がある場合は「性感染症」の可能性があります。
⇒こんな症状がある場合は「更年期障害」の可能性があります。
⇒こんな症状がある場合は「子宮筋腫」「子宮内膜ポリープ」の可能性があります。
⇒こんな症状がある場合は「子宮頸がん」「子宮頸管ポリープ」の可能性があります。
⇒こんな症状がある場合は「子宮体がん」の可能性があります。
⇒こんな症状がある場合は「卵巣がん」の可能性があります。
⇒こんな症状がある場合は「骨盤臓器脱・子宮脱」の可能性があります。
⇒こんな症状がある場合は「膀胱炎」の可能性があります。
日常的に起こりやすい症状でも、詳細な検査を行うことで重大な病気の早期発見につながることもよくあります。心配な症状やお困りのことがあれば、一人で悩まず何でもお気軽にご相談ください。
外陰部や腟のかゆみは、婦人科ではとても多い症状です。原因は細菌や真菌などの感染による場合や、ナプキンによるムレなど皮膚の炎症による場合、またはその両方が同時におこっている場合など様々です。外陰部皮膚炎は、塗り薬で治療します。ただ、カンジダ皮膚炎に対しステロイド剤を塗布すると症状が増悪することがあります。適切な薬を処方してもらうことが大切です。
カンジダ腟炎、外陰炎は多くの女性が1度は経験することがあるくらい、婦人科ではよくある疾患です。小さなお子様でもなることがあります。
免疫力が落ちた時などに、カンジダ菌というカビが外陰部や腟内で増殖して炎症をおこします。疲れた時や、抗生剤などを内服した後、月経前後に症状がでてくることがあります。妊娠、肥満、糖尿病などもリスクになります。カビなので高温多湿の環境を好みます。夏場の暑い時や、おむつやナプキンを長時間変えない、などもカンジダ菌を増殖させてしまいます。締め付けのきつい下着、通気性の悪い素材の下着なども避けましょう。外陰部だけでなく、口腔内や爪などにもカンジダ感染症が起きることもあります。
外陰部や腟にかゆみがでます。おりものも特徴的で、酒粕状またはカッテージチーズの様な帯下がでます。診察すると陰部の皮膚や腟の粘膜が真っ赤になっています。
治療は、腟内に錠剤を入れたり、外陰部に薬を塗ることで軽快します。症状がでたら、早めに来院して治療をした方が、早く症状が軽快しますが、炎症がひどいときは何度か来院して治療を行う必要があることもあります。疲れたりすると、繰り返しカンジダ腟炎などを発症することもありますので、なるべく早めの受診をお勧めします。
帯下の量が増えたり、時に匂いを伴うこともあります。腟の中にお薬を入れて治療します。
閉経後の女性では、女性ホルモンが減少するために、腟内に炎症が起こってしまいます。症状としては、黄色~褐色の帯下を認めたり、性交痛や不正出血として現れることもあります。治療は腟内に女性ホルモンの錠剤を入れたり、ホルモン補充療法などを行うことで症状が改善していきます。
おりものの異常は婦人科ではよくある症状の一つです。おりものの量が増えた、においが気になる、色がいつもと違う、などの症状はないでしょうか?
おりもの(帯下)は、月経周期により、色や量、においなども変化します。腟内は酸性に保たれているため、少し酸っぱい様なにおいがします。帯下はどんな方でも出るのが正常です。排卵期は透明でさらさらした帯下、月経前は白っぽくてやや粘り気のある帯下になります。これは女性ホルモンによる影響を受けて変化するためです。ただ、カンジダなど病的な理由で帯下の性状が変化することがあります。「いつもとちがう」が病気の早期発見につながることがあります。気になることがあれば早めに婦人科を受診しましょう。
月経時以外で性器から出血することを不正性器出血といいます。比較的新しい血液は赤色ですが、古くなると血液は茶色くなってきます。微量の出血では黄色の場合もあります。病気ではないこともありますが、重大な病気のサインとしても現れることがありますので注意が必要です。
不正出血の原因には、炎症によるもの(病原菌感染、子宮内膜炎、萎縮性腟炎など)、ホルモン異常によるもの、良性の腫瘍(子宮頸部・内膜のポリープ、子宮筋腫など)、悪性腫瘍(子宮頸がん、子宮体がん、卵巣腫瘍、子宮肉腫、腟がん)、妊娠に関連するものがあります。
このように不正出血を起こす原因は数多く、疑われる疾患や症状によって検査も様々です。不正出血を繰り返す場合は初期の病気が潜んでいることもありますので、受診して検査を受けることが大切です。
月経に伴って起こる下腹部痛などの症状により、日常生活に支障を来たし治療を要する状態の時、月経困難症と判断します。生理がある人のおよそ3人に1人に見られます。何らかの疾患があることで起こる器質性月経困難症と、原因となる疾患がない機能性月経困難症に分けられます。器質性月経困難症は、子宮筋腫、子宮腺筋症、子宮内膜症、子宮の形の異常などの病気が原因となります。機能性月経困難症は、月経時の血液を子宮から排出する際に、頸管(子宮の出口)が狭いことによって生じたり、プロスタグランジンという物質によって子宮が強く収縮しすぎてしまうことが主な原因です。初潮後2~3年で始まることが多いとされています。症状で最も多いものは月経時の痛みで、腹痛や腰痛のほか、肛門周囲に痛みを感じることもあります。若い方の場合には、年齢とともに、また妊娠出産によって症状が軽快することがあります。治療は、プロスタグランジンが作られるのを妨げる、ロキソニンなどのNSAIDsという非ステロイド抗炎症薬を使用したり、ピルの内服も有効です。保険で使用できる薬としては、ジエノゲスト、ヤーズフレックスやジェミーナ等があります。当帰芍薬散などの漢方薬も有効とされていますが、効果を感じるのに数か月を要することもあります。
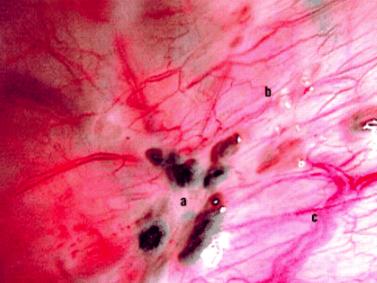
(子宮内膜症の腹腔鏡写真)
ブルーベリースポットと呼ばれる
黒い斑点状の内膜症病変をみとめる
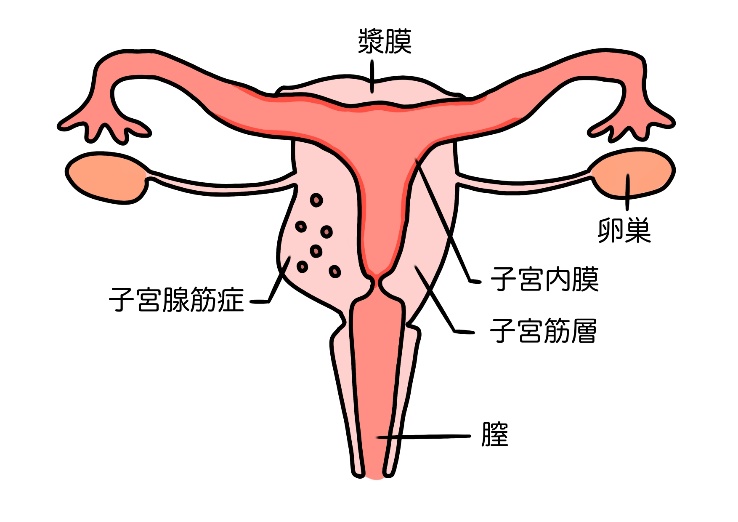
子宮内膜症は、本来子宮の中にある内膜という組織が、月経血の逆流などにより子宮の外、例えば卵巣や子宮の筋層内に出て、ホルモンの影響を受け毎月生理と同じように子宮内以外の場所で増殖と出血を繰り返してしまう様態です。妊娠可能な20~30代の女性で発症することが多く、そのピークは30歳前半にあるといわれています。代表的な症状には「痛み」と「不妊」があります。子宮内膜症による月経痛は年々痛みの程度がひどくなるという特徴があります。子宮内膜症がひどくなると、子宮や卵巣が腸管などに癒着し、月経時以外にも腰痛や下腹痛、排便痛、性交痛などの症状が現れることもあります。治療は薬物治療と手術による治療があり、症状の種類や重症度、年齢、妊娠の希望などを総合的に判断して選択します。また、子宮内膜症はお腹の中の臓器の表面に散らばるようにできたり、子宮や卵巣にできたりします。子宮にできた場合は子宮腺筋症、卵巣にできた場合は卵巣チョコレート囊胞と呼ばれます。
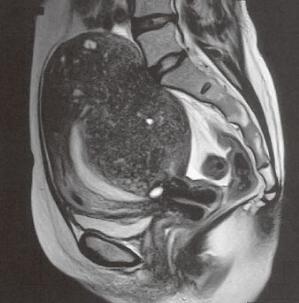
子宮腺筋症のMRI画像
子宮腺筋症では子宮の筋層内で毎月毎月月経に伴う出血を繰り返すため、子宮筋層が肥厚し子宮が大きくなります。月経困難症や過多月経を認め貧血を生じる場合があります。また、性交痛、排便痛、慢性骨盤痛などの症状を生じるため日常生活にも影響がでる場合も少なくありません。妊娠や分娩、流産や子宮の手術(子宮内容除去術、帝王切開術など)などが発症のリスク要因といわれ、30代後半の出産経験のある女性に好発しますが、最近は20代での発症も見られます。女性ホルモンの分泌が減少し閉経する頃を境に症状は治まります。近年では超音波やMRI検査などの画像技術が進歩したため診断される機会が増えています。
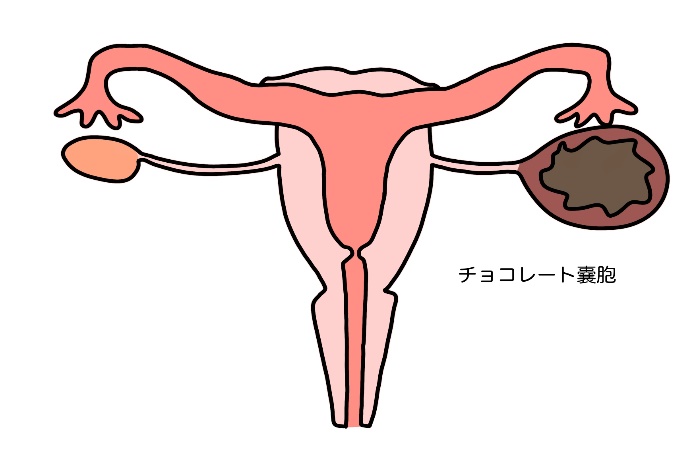
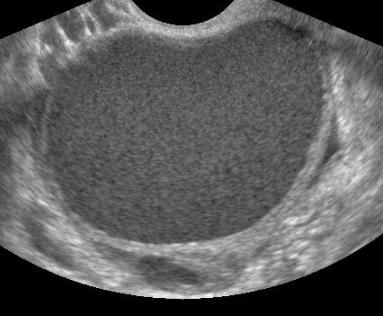
チョコレート囊胞の超音波所見
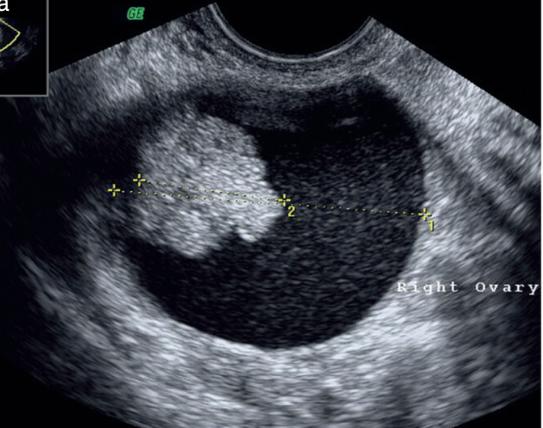
チョコレート囊胞の卵巣がん
囊胞の壁の一部に隆起性の病変を認める
卵巣に発生した子宮内膜症は卵巣チョコレート囊胞と呼ばれます。チョコレート囊胞はその名のとおり、囊胞の中にチョコレートが溶けたような古い血液がたまっています。囊胞は月経に伴い徐々に大きくなります。良性の腫瘍ですが、チョコレート嚢腫の約3%に卵巣がんの合併が認められたとの報告があります。囊胞の壁の一部に隆起性の病変を認めるものやサイズが大きい特に40歳以上で10㎝以上の大きさのものや、急に大きくなってきたチョコレート嚢腫は卵巣がんの可能性があり注意が必要です。
月経前、3~10日の間に起こる心身の様々な不快症状で、月経開始とともに軽快・消失します。身体的症状としては腹痛、頭痛、腰痛、むくみ、お腹の張り、乳房の張りなどがあります。精神的症状としては情緒不安定、イライラ、抑うつ、不安、眠気、集中力の低下、睡眠障害、倦怠感などがあります。精神的な症状が主体で強い場合には、月経前不快気分障害(PMDD)と呼びます。精神症状が強い時は心療内科を紹介することもあります。妊娠可能な年齢の女性の70~80%が、月経前に何らかの症状を認めるといわれており、社会生活に影響が出る方も数%いるとの報告があります。肥満とこの病気に相関があるとも言われています。月経前に毎月出現し、月経開始後に緩和することが特徴であるため、診断ではまず出現症状を記録し、月経周期との関連を確認します。治療はアルコール摂取制限、禁煙などの生活指導や適度な運動の指導、ピルや漢方薬等を用います。カルシウムやマグネシウム、ビタミンB6が症状を緩和するともいわれています。
性行為を介して感染しますが、初期は感染していても自覚症状に乏しく、気づかないこともあります。主な性感染症には、クラミジア、淋菌、ヘルペス、尖圭コンジローマ、トリコモナス、HIV(エイズ)などがあります。放置して症状が進行すると、頚管炎や下腹痛などを起こしたり、病気によってはお腹の中全体に炎症がひろがり、膿がたまったり、不妊の原因になったりもします。おりものの変化(量の増加・色味の変化・悪臭)、外陰部の痛み・かゆみ・水泡やイボの出現、不正出血などがある場合は早めの受診をお勧めします。検査は内診、おりものの検査、尿・血液検査などを行います。治療には、内服、点滴、塗り薬などがあります。性交渉で感染するため、同時にパートナーの方の治療も必要になります。性交渉の再開は治療後に再度検査をおこなって治癒を確認してからになります。性感染症の予防にはコンドームを使用することが大切です。
性器クラミジア感染症は性交渉により感染します。日本では最も感染者数が多い性感染症で、最近では特に20、30歳代の感染が増えています。
男性では尿道炎などを起こし、女性では子宮頸管炎からお腹全体にクラミジアが広がり腹膜炎を起こし、不妊症の原因となることもあります。おりものの量が増えた、匂いが変わった、かゆみがでたり性交時の痛みなどの症状を認めることがあります。
パートナーが多い、不特定多数との性行為、避妊具を使わない性行為など
経腟的におりものを採取して検査を行います。検査結果は1週間弱で判定がでます。クラミジア陽性という結果が出た場合には、抗生剤の内服を行います。3-4週間後にクラミジアが治っているかの治療効果判定を行います。パートナーの方の感染の可能性も高いため、同時にパートナーの検査・治療が必要になります。クラミジアが治癒していることを確認するまでは性交渉を控えないと、パートナー間で感染を移し合ってしまうので注意が必要です。
男性では尿道炎を起こすので症状を感じやすく気づかれやすいですが、女性では子宮頸管炎や尿道炎を起こしますが、自覚症状がない場合が多い感染症です。性交渉により感染します。感染がお腹の中に広がると、子宮内膜炎や卵管炎などの骨盤内の炎症を起こしたり、産道感染により新生児結膜炎を生じることがあります。
クラミジア感染の10%程に淋菌感染も合併しているといわれており、クラミジアと同時に検査を行います。淋菌が陽性となった場合は、点滴で治療をおこないます。クラミジアと同様に3-4週間後に治療効果判定を行います。
トリコモナス原虫という微生物が、性交渉などにより感染して発症します。黄色~緑色の泡状の匂いのあるおりものが多く出たり、かゆみなどの症状がでることもあります。治療は抗生剤の内服や腟内にお薬を入れて行います。パートナーの方の治療が必要になることもあります。
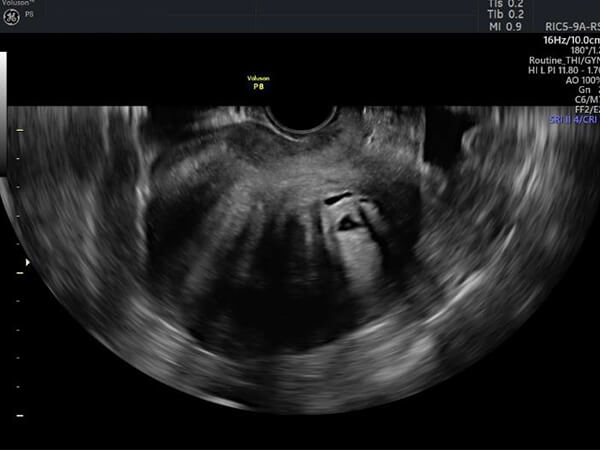
子宮の筋層にできる良性腫瘍です。生理がある間や妊娠中はサイズが徐々に大きくなります。閉経後にはやや小さくなります。小さい筋腫でも場所によっては過多月経や貧血の原因となります。大きくなると頻尿や腹痛の原因になるなど様々な症状をおこします。不妊の原因になることもあり、妊娠中に痛くなったり、切迫流早産の原因となることもあります。筋腫の位置や大きさによっては帝王切開術が必要になることもあります。子宮筋腫だと思っていた中に、「子宮肉腫」といって、悪性の腫瘍である場合もあります。筋腫は通常何年もかけて徐々に大きくなりますが、1年位のうちに急速に大きくなった場合には、子宮肉腫の可能性があるため注意が必要です。定期検診での早期発見が大切な病気です。
子宮筋腫は、基本的には超音波などで3か月から半年位の間隔で、大きさや見え方などを定期的に観察していきます。MRI検査で詳しく評価することもあります。筋腫による症状日常生活に支障をきたす場合には、腹腔鏡手術や開腹手術をおこない、筋腫の部分だけを取り出す子宮筋腫核出術を行います。その後妊娠出産することも可能です。他にはホルモン注射などで生理を止めて閉経状態にする、偽閉経療法などがあります。
ポリープとは粘膜が過剰に増殖してできるイボ状の病変のことで、子宮にもポリープができます。子宮のポリープはできる場所により、子宮頸管ポリープと子宮内膜ポリープに分けられます。子宮のポリープは不正性器出血や過多月経などの原因となり、原則摘出が必要です。子宮頸管ポリ-プは外来で摘出することができますが、子宮内膜ポリープは子宮鏡という機械を用いて摘出しますので通常手術室での手術が必要になります。開腹術ではないので入院期間は長くはありません。
また乳がんの術後にタモキシフェンの内服を行われた方では、子宮内膜ポリープができやすく、また悪性となるリスクが増加します。経腟超音波や子宮内膜細胞診などで定期的にフォローして行くことが大切です。
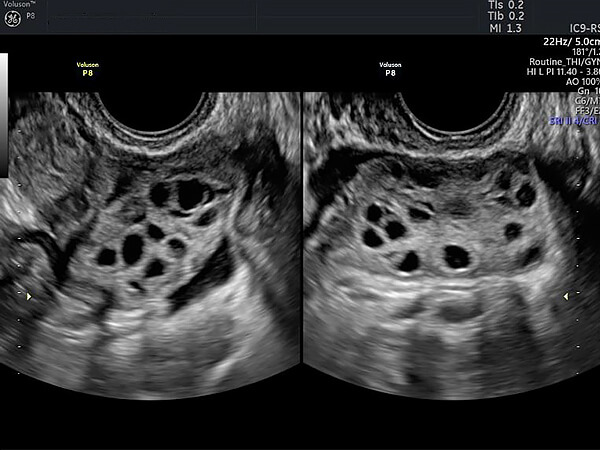
生殖年齢女性の5-8%に発症し、月経異常や不妊の原因となるといわれています。肥満や多毛をみとめることもあります。診断は血液検査、卵巣の超音波検査にて行います。診断基準として、月経異常(月経不順や無月経)、多のう胞性卵巣の超音波所見、血中男性ホルモン高値またはLHが高値で、FSHが正常の3つの項目を満たせばPCOと診断されます。治療はお子さんが欲しいか、そうでないかによっても変わってきます。お子さんが欲しい方は、排卵誘発剤を使用したり、腹腔鏡下に卵巣から排卵しやすくする手術をおこなったりします。まだお子さんを考えてない方では、肥満がある方では減量などの生活習慣の改善を行ったり、ピルで定期的に月経を起こしたりします。PCOSの方では肥満の有無にかかわらず糖尿病のリスクが高いといわれています。さらに、PCOSの方では妊娠中に妊娠糖尿病などの周産期合併症のリスクが高くなることもわかってきました。お子さんがほしくなる前から全身状態を整える生活習慣を心がけ、妊娠中や出産後も長期的な健康管理が必要性です。
子宮頸がんは主にヒトパピローマウイルス(HPV)というウイルスが、性的接触により子宮頸部に感染して生じるがんです。子宮頸部(子宮の入口付近)という場所にでき、進行したがんの場合、婦人科の診察で発見されることもあります。20、30代の女性のがんの中で多くを占め、30代の女性では、乳がんに続いて2番目に多いがんです。日本では毎年、約1万人の女性が診断され、毎年約3000人の女性が亡くなっています。ただ、早期に発見すれば比較的治療がしやすく予後の良いがんですが、進行すると治療が難しくなるため、早期発見、早期治療が極めて重要です。
症状としては月経とは無関係の出血やおりものの増加、月経期間が長引くなどがありますが、初期の場合、自覚症状はありません。出血などの症状がなくても、性交渉の経験がある方や、20歳を過ぎたら、2年に1回の子宮頸がんの検診を受けましょう。また、HPVワクチンの接種も非常に重要です。まだ受けてない方はキャッチアップ接種の対象の方もいますので、お住いの区や市町村に確認してください。公費の対象でない方もご希望があれば任意でHPVワクチンを受けることもできます。HPVワクチンを接種した方も定期的な子宮がん検診が必要です。
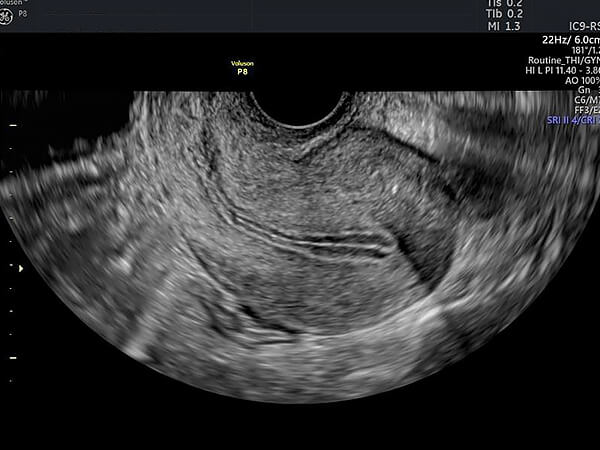
正常な子宮 経腟超音波の画像
子宮内部の体部にある子宮内膜に発生するがんで、子宮内膜がんとも呼ばれます。50〜60歳台に発症のピークがあります。年間約17000人の方が子宮体がんと診断され、約2500人が亡くなっています。症状として最もよくみられるのは不正出血です。閉経後に少量ずつ続く出血がある場合は、早めに受診し、子宮体がんの検査を受ける必要があります。その際には、経腟超音波検査を併用して行います。超音波で子宮の内部が分厚くなっている場合、子宮内に細いチューブやブラシのような器具を挿入して、子宮内の細胞を少量採取します。これを子宮内膜細胞診といいます。内膜細胞診の結果異常が見られた場合には、さらに詳しい検査を行います。子宮内膜組織診、子宮鏡検査、MRI検査などです。肥満や、妊娠出産経験のない方、多嚢胞性卵巣症候群、乳がんでホルモン治療を受けている方などでは、子宮体がんのリスクが上がるといわれています。治療の主体は手術です。子宮体がんは病巣が子宮にとどまっている段階で治療すれば予後の良い疾患です。早期発見・早期治療が重要なので、心配な症状があればためらわずに診療を受けるようにしましょう。通常の子宮がん検診では、子宮頸部のがん検診です。また、経腟超音波検査を併用しなければ、子宮体部の状態はわかりません。超音波検査は簡単にできて、子宮体部の状態や卵巣の状態も確認できる有用な検査です。がん検診時に同時に行うことができますので、ぜひ一緒に経腟超音波検査も行うことをお勧めします。
卵巣は子宮の左右に一つずつありますが、この部位に発生する腫瘍を卵巣腫瘍といいます。良性と悪性があり、症状には腹部膨満感、下腹部痛、頻尿などがありますが、初期の段階ではほとんど症状がありません。腫瘍が大きくなったり腹水がたまったりすると症状が現れてきます。腫瘍が破裂したり、腫瘍がお腹の中でねじれてしまったりすると、突然、強い下腹部痛が起こることもあります。妊娠中にできることもあります。卵巣がんは50歳台に発症のピークがあります。年間約13000人の方が卵巣がんと診断され、約5000人が亡くなっています。非常に稀ですが、卵巣に接している卵管という場所にがんができることもあります。治療は手術療法が原則です。良性腫瘍の場合、腫瘍だけを摘出し、卵巣実質を温存する術式が選択される場合が多く、悪性腫瘍の場合は、術後に抗がん剤による化学療法が必要となります。卵巣の腫瘍の有無を確認するのにも、経腟超音波検査は有用です。定期的に経腟超音波検査を行い、子宮や卵巣の状態を確認しておきましょう。
日本人女性の平均的な閉経時期は約50歳といわれ、閉経前の5年間と閉経後の5年間を併せた10年間を「更年期」といいます。この時期は女性ホルモンがゆらぎながら低下していき、それに伴い、心身に様々な不調が現れ生活に支障をきたすこともあります。
更年期障害の症状は大きく3つに分けられます。
血管の拡張と放熱に関係する症状には、発汗、のぼせ、ほてり、ホットフラッシュなどがあります。
身体症状には、胸の締め付け、動悸、めまい、頭痛、肩こり、背中の痛み、腰痛、冷え、関節の痛み、痺れ、疲れやすさなどがあります。
精神的な症状には意欲の低下、気分の落ち込み、情緒不安定、イライラ、不眠などがあります。
更年期障害は心理的、身体的、社会的因子が複雑に関与して発症するといわれており、治療では十分な問診が必要となります。そのうえで生活習慣の改善や心理療法を行い、改善がみられない場合に薬物療法を行うのが一般的です。薬物療法では、ホルモン補充療法(HRT)、漢方薬、向精神薬などが用いられることもあります。
加齢の変化で骨盤底の筋肉が弱くなり、子宮や腟壁が正常の位置より病的に下垂する病気です。進行すると腟外に子宮、腟、膀胱、腸管などの臓器が排出された状態になります。更年期以降の女性に認められ、お産経験がある女性の約半数に生じるともいわれています。
軽度では自覚症状がなく、進行すると尿失禁や頻尿、異物感などが生じてきますが、脱出部位により、症状は様々です。治療は体操(骨盤底筋訓練)、ペッサリー(腟内に器具を入れて下垂を抑える)療法、手術療法があり、症状や年齢によって選択されます。
女性に多く、頻尿、血尿、排尿時の痛みが特徴的な病気です。多くは排尿の最後のほうや排尿後にしみるような不快な痛みを感じます。悪化してくると残尿感がひどく、何度もトイレに行くようになり、はっきりとした痛みを伴うこともあります。さらに悪化すると、排尿時の焼け付くような痛み、血尿が現れることもあります。膀胱炎は何らかの原因で尿道から細菌が膀胱へ侵入することによって起こります。一番の原因となるのは大腸菌ですが、通常は抗生剤治療で1週間以内に完治することがほとんどです。膀胱炎は放っておくと腎盂腎炎(じんうじんえん)を併発してしまうこともありますので、膀胱炎の疑いのある症状が出た場合、早めの受診をお勧めします。